Mehmet Cxag˘ lar Cxakıcı, MD, FEBU,1 Nihat Karakoyunlu, MD,2 Sercan Sari, MD,3 Hakki Ugur Ozok, MD,4 Volkan Selmi, MD,3 Ibrahim Guven Kartal, MD,2 Ismail Nalbant, MD,5 Levent Sagnak, MD,2 и Hamit Ersoy, MD2
1Кафедра урологии, Учебно-исследовательская больница Гёзтепе при Стамбульском университете Медениет, Стамбул, Турция.
2Отделение урологии, Образовательная и исследовательская больница Diskapi Yildirim Beyazit, Университет медицинских наук, Анкара, Турция.
3Кафедра урологии, Медицинский факультет Университета Бозок, Йозгат, Турция.
4 Кафедра урологии Медицинского факультета Карабукского университета, Карабук, Турция.
5Отделение урологии, Больница Локман Хеким Этлик, Анкара, Турция.
Резюме
Цель: сравнить влияние ретроградной интраренальной хирургии (РИРХ) и перкутанной нефролитотомии (ПНЛ) на послеоперационную боль и выявить их различия с точки зрения потребности в анальгетиках после операции при лечении камней почек размером 2–4 см.
Методы. В проспективное исследование были включены 132 пациента с почечными камнями размером 2–4 см, перенесших операцию в нашей урологической клинике в период с апреля 2015 г. по апрель 2017 г. (NCT02430168). Пациентов разделили на группы РИРХ (группа 1) и группу ПНЛ (группа 2) в соотношении 1: 1. Через 8 и 24 часа после операции регистрировали показатели согласно визуальной аналоговой шкале (ВАШ), а также факт назначения пациентам анальгетиков.
Результаты. Пациенты обеих групп имели схожие демографические характеристики. Состояние полного отсутствия камней достигли у 37 (74%) пациентов в группе РИРХ и у 45 (90%) пациентов в группе ПНЛ. Частота послеоперационных осложнений была одинаковой в обеих группах. Более того, не было статистически значимой разницы между группами с точки зрения послеоперационной потребности в анальгетиках (P = 0,309). Однако в группе ПНЛ значения ВАШ были выше (P <0,001).
Заключение. Хотя показатели ранней послеоперационной боли в группе ПНЛ были высокими, не было существенной разницы между группами с точки зрения стандартной терапии анальгетиками для достижения комфорта пациента. ПНЛ, имеющая аналогичные осложнения, но с более высокими показателями успешности, по сравнению с РИРХ, не требовала дополнительного обезболивания при послеоперационном мониторинге болевых ощущений. Таким образом, на наш взгляд, ПНЛ должна оставаться процедурой первого выбора в лечении почечных камней размером 2–4 см.
Ключевые слова: обезболивание, боль, ПНЛ, послеоперационный период, РИРХ, ВАШ.
Вступление
Распространенность мочекаменной болезни, которая варьируется в зависимости от таких факторов, как возраст, пол и раса, составляет около 10–15%. Чаще всего она возникает в возрастном диапазоне 30–60 лет.1 Благодаря усовершенствованию эндоскопических подходов, сегодня при лечении почечных камней широко используются малоинвазивные методы, и только в 1–2% случаев требуется открытое хирургическое вмешательство.2 Хотя в настоящее время основным рекомендуемым методом лечения почечных камней размером более 2 см является перкутанная нефролитотомия (ПНЛ), ретроградная интраренальная хирургия (РИРХ) также начала набирать популярность, основываясь на аргументах, что она является минимально инвазивной и более комфортной для пациентов. Частота применения РИРХ увеличивается день ото дня по всему миру. Этот метод, который описывается как наиболее малоинвазивный, может заменить ПНЛ при удалении камней большего размера.
Однако наиболее частой послеоперационной жалобой при обеих вмешательствах является боль. Универсальной стратегии обезболивания для этих операций еще не разработано. Купирование боли у пациентов в послеоперационном периоде имеет решающее значение для достижения максимально возможных лечебных результатов. Мы решили прояснить этот вопрос, который ранее не освещался в литературе. Поэтому в данном исследовании мы стремились сравнить, были ли у пациентов, перенесших эти операции, разные потребности в анальгетиках в послеоперационном периоде, и определить препараты выбора для обезболивания пациентов, перенесших данные манипуляции.
Материалы и методы
Оценка участников проводилась после получения одобрения местного этического комитета нашей больницы. Национальный номер нашего клинического исследования – NCT02430168, а номер в институциональном наблюдательном совете – IRB18-14. Размер целевой группы был рассчитан с помощью программного обеспечения G-Power путем обзора исследований, в которых использовались аналогичные параметры, с доверительным интервалом 0,80. В проспективное исследование были включены 132 пациента с почечными камнями размером 2–4 см, перенесшие операцию в нашей урологической клинике в период с апреля 2015 года по апрель 2017 года.
После получения письменного информированного согласия пациентов они были рандомно распределены либо в группу РИРХ (Группа 1), либо в группу ПНЛ (Группа 2) в соотношении 1: 1 с использованием рандомизатора онлайн-исследования (Рис. 1). Пациенты с обструкцией мочеточника, с камнями в анамнезе, инфекцией до операции и в возрасте до 18 лет были исключены из исследования. Операции выполняла бригада из четырех опытных хирургов со стажем выполнения РИРХ и ПНЛ не менее 5 лет.
У всех пациентов, перенесших операцию, перед вмешательством брали анализ мочи на стерильность. При расчете размеров камня наибольший диаметр камня регистрировался в мм по результатам компьютерной томографии (КТ). В случае нескольких камней наибольший диаметр каждого камня измерялся индивидуально, а затем все измерения складывались. Для оценки распределения камней использовались шкала оценки сложности почечных камней Сеульского национального университета (С-СПК) и ее модифицированная форма 3,4.
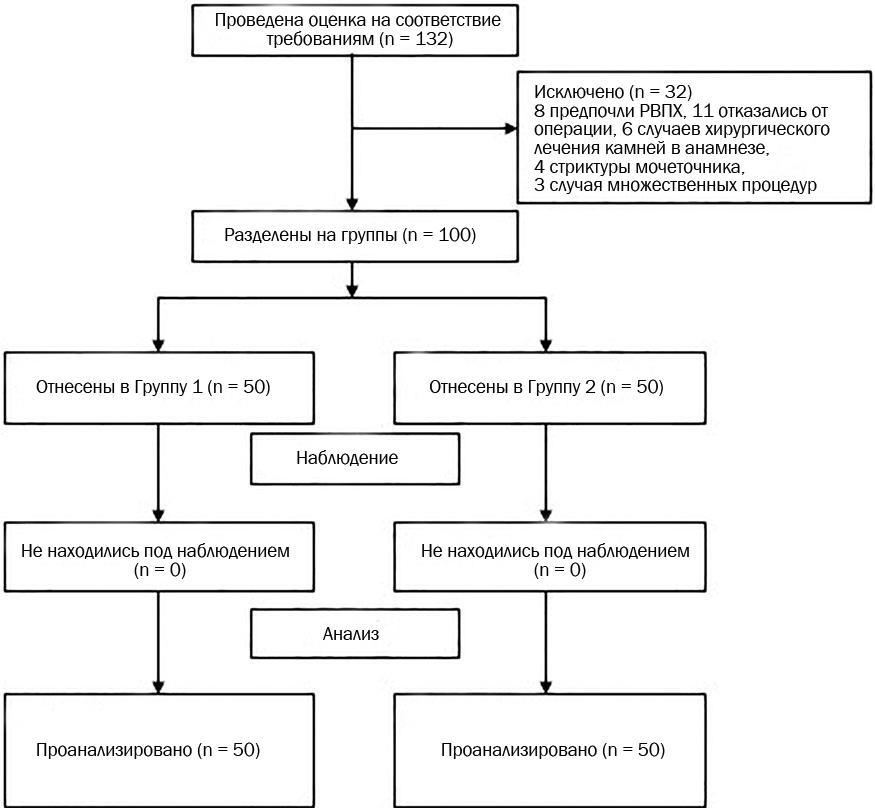
Рис. 1. Блок-схема исследования. РИРХ, ретроградная внутрипочечная хирургия.
Все пациенты, перенесшие операцию по поводу почечных камней, получали декскетопрофен трометамол внутривенно в дозе 50 мг два раза в день с целью послеоперационного обезболивания и противовоспалительной терапии. 100 мг трамадола гидрохлорида внутривенно добавляли к лечению тем пациентам, у которых боль не исчезла после стандартного лечения. При контрольной оценке уровня послеоперационной боли при использовании этих препаратов доза трамадола в составе комбинированных препаратов составляла 75 мг.5-7 Поэтому, когда трамадол применялся отдельно, а не в комбинации, мы предпочли дозу 100 мг. Пациентам, включенным в исследование, предлагалось заполнить анкету с вопросами по визуальной аналоговой шкале (ВАШ) через 8 и 24 часа после операции. Эффективность удаления камней после процедуры оценивалась с помощью рентгеновского снимка, сделанного в первый день после операции, и КТ брюшной полости с низкой дозой, выполненной через 3 месяца после операции. Результаты пациентов, у которых были обнаружены остатки камней 2 мм или меньше или у которых вообще не было камней в период послеоперационного наблюдения, были признаны успешными.
Методика выполнения РИРХ
После проведения общей анестезии, в мочеточник устанавливался проводник. Затем в мочеточник заводили полужесткий уретерореноскоп 9,5 F и проводили диагностическую уретероскопию. Под рентгеноскопическим контролем в лоханочно-мочеточниковый сегмент по проводнику, установленному в мочеточник, вводили мочеточниковый кожух 9,5–11,5 F. После визуализации камня по кожуху с помощью гибкого уретерореноскопа (Flex-X2S; Karl Storz, Туттлинген, Германия) с внешним диаметром 7,5F производилась литотрипсия с помощью гольмиевого лазерного волокна 272 мкм (Ho: YAG Laser; Dornier MedTech; Мюнхен, Германия) с частотой 8–15 Гц и мощностью в диапазоне 1,2–3,0 Дж. В конце процедуры в собирательную систему устанавливали Double-J стент.
Техника выполнения ПНЛ
После того как мочеточниковый катетер с открытым концом 5 или 6F ретроградно вводили в почку, пациента переводили в положение на живот. После пункции выбранной чашечки иглой для чрескожного введения толщиной 18 G под рентгеноскопическим контролем в чашечно-лоханочную систему через иглу вводили 0,035-дюймовый J-образный проводник. Рабочий кожух помещали в чашечно-лоханочную систему путем дилатации почечной паренхимы до 30F с помощью бужа Amplatz или металлических расширителей. По рабочему каналу нефроскопа 26F (Karl Storz®) проводилась литотрипсия камней в чашечно-лоханочной системе с помощью пневматического литотриптера (LithoClast; EMS, Ньон, Швейцария). Фрагменты камня извлекались из рабочего чехла с помощью щипцов. Катетер Malecot 18F устанавливали в качестве нефростомической трубки по созданному доступу.
Статистический анализ
Статистическую оценку данных проводили с использованием программного пакета SPSS для Windows 16.0 (SPSS, Чикаго, Иллинойс). К количественным переменным применялся одновыборочный критерий Колмогорова–Смирнова. Различия между группами по возрасту, индексу массы тела (ИМТ), количеству камней, продолжительности операции, продолжительности рентгеноскопии, количеству камней и баллу ВАШ анализировали с помощью t-критерия Стьюдента. Тест хи-квадрат Пирсона использовался, чтобы определить, есть ли какие-либо различия между группами с точки зрения пола, ориентации камней, местоположения, использования Double-J стента, частоты послеоперационных осложнений и применения анальгетиков. U-критерий Манна-Уитни использовался для определения значимости различий между группами с точки зрения оценок Американского общества анестезиологов (ASA) и продолжительности госпитализации. Результаты считались статистически значимыми при значении P <0,05.
Результаты
При сравнении групп пациентов по демографическим признакам не наблюдалось статистически значимых различий между группами по возрасту, полу, ИМТ и баллам по шкале ASA. В группе ПНЛ было значительно большее количество камней, большая масса камней, большая продолжительность операции, рентгеноскопии и сроки госпитализации. Однако существенной разницы между группами по показателям С-СПК не было (Таблица 1).
Состояние полного отсутствия камней после первого сеанса было достигнуто у 37 (74%) пациентов в группе 1 и у 45 (90%) пациентов в группе 2. Статистически группа ПНЛ была определена как более успешная (P = 0,037). Осложнения III, IV или V степени не встречались в группе 1. Когда степени осложнений сравнивались по отдельности в соответствии с классификацией Clavien–Dindo, результаты были схожими для обеих групп (Таблица 2)8. Средний балл по ВАШ через 8 часов после операции был значительно выше во 2-й группе (4,74 [–2,1]) по сравнению с 1-й группой (3,34 [–2,0]). Значения ВАШ на 24-й час после операции был одинаковым в обеих группах (1-я группа 0,58 [–0,79] и 2-я группа 0,62 [–0,73]). Тридцать два пациента в группе 1 и 27 пациентов в группе 2 получали только декскетопрофен трометамол в качестве средства купирования боли. Количество пациентов, которым потребовались декскетопрофен трометамол + трамадола гидрохлорид, составило 18 в группе 1 и 23 в группе 2 (Рис. 2). Существенной разницы между группами в отношении послеоперационной потребности в анальгетиках не было (Таблица 3).
Таблица 1. Демографические и клинические данные случаев по группам
АОА, Американское общество анестезиологов; ИМТ, индекс массы тела; М/Ж, мужчины/женщины; ПНЛ, перкутанная нефролитотомия; РИРХ, ретроградная интраренальная хирургия; С-СПК, Сеульская система оценки сложности почечных камней.
Таблица 2. Осложнения по классификации Clavien – Dindo
P <0,05: статистически значимо.
ПНЛ, чрескожная нефролитотомия; РИРХ, ретроградная интраренальная хирургия.
Обсуждение
Послеоперационный комфорт пациента и лечение боли не были стандартизированы с точки зрения эффективности и наличия осложнений при лечении почечных камней размером более 2 см. Насколько нам известно, не существует рандомизированных проспективных исследований, сравнивающих послеоперационное обезболивание и анальгетические потребности пациентов, перенесших РИРХ и ПНЛ для удаления почечных камней размером 2–4 см. Последние технологические достижения позволили использовать оборудование меньшего размера для таких вмешательств, как экстракорпоральная ударно-волновая литотрипсия, РИРХ и ПНЛ, а лапароскопические методы, часто используемые в лечении почечных камней, совершенствуются в плане повышения комфорта пациента. Европейская ассоциация урологов рекомендует ПНЛ в качестве основного выбора метода лечения почечных камней размером более 2 см.9 Однако некоторые сравнительные исследования, которые выявили относительно высокую частоту серьезных осложнений, связанных с ПНЛ, рекомендовали РИРХ для лечения почечных камней размером более 2 см. 10,11
В литературе сообщалось, что показатель отсутствия камней является одним из наиболее важных факторов, влияющих на наличие послеоперационной боли.12 В нашем исследовании, хотя количество камней и их размер различались между двумя группами после рандомизации, эти две группы были схожи по оценке С-СПК, которая прогнозирует показатель полного отсутствия камней. Кроме того, как и ожидалось, время рентгеноскопии и операции было больше в случаях ПНЛ.12–14. Однако в литературе нет исследований, посвященных влиянию этих факторов на боль.
В большой серии исследований, опубликованных ранее, было установлено, что показатели успеха для ПНЛ варьируют от 72% до 98%.15,16 О первой всеобъемлющей серии исследований, включающей 1000 случаев, сообщили Segura с соавт. в 1985 году.16 В недавних исследованиях Sari с соавт.14 сравнивали 254 процедуры ПНЛ и 185 РИРХ, проведенные для удаления почечных камней размером более 2 см, и сообщили об успешности первого сеанса в 93,3% и 73,5% и успешности всей серии процедур в 94,9% и 85,4% соответственно. Об аналогичных показателях сообщили Bryniarski с соавт.17 в их проспективном исследовании, включающем 64 случая удаления камней размером более 2 см, расположенных только в почечной лоханке. При оценке с использованием успешности удаления камней в качестве основного критерия, превосходство ПНЛ по результатам, полученным на первом сеансе, неоспоримо. ПНЛ особенно эффективна при почечных камнях размером более 2 см.13,14,18
Ozturk с соавт.19 сообщили, что вероятность успеха ПНЛ была выше при почечных камнях нижних чашечек размером 10–20 мм (94% против 73%). Тем не менее, есть также исследования, показывающие, что высокие показатели успеха, достигнутые с помощью ПНЛ, сопоставимы с поэтапными сеансами РИРХ.11 Palmero с соавт.20 сообщили о показателях успеха после РИРХ и ПНЛ в 73,6% и 80,6% соответственно, но заявили, что это различие не было статистически значимым. В том же исследовании показатели успешности в конце всех процедур были заявлены как 93,5% и 94,3%. В другом исследовании, в котором изучались камни верхнего сегмента почек, показатели успеха были аналогичными. В этом исследовании, опубликованном Selmi с соавт.21, было показано, что наличие почечных камней верхнего полюса <2 см увеличивает эффективность РИРХ. Кроме того, показатели успешности этих двух методов были схожими в другом ретроспективном исследовании с участием пациентов с аномалиями в виде подковообразной почки22. Было разработано несколько систем оценки для прогнозирования широкого диапазона показателей отсутствия камней3,4,23. В нашем исследовании не наблюдалось разницы между оценками С-СПК для группы ПНЛ и оценками модифицированной С-СПК для группы РИРХ.
Оценка продолжительности операций показала, что они были значительно более длительными в группе ПНЛ. Мы считаем, что одним из важных факторов в этом аспекте была процедура установки мочеточникового катетера, выполняемая перед укладкой пациента в на живот. Bryniarski с соавт.17 также сообщили о значительно более длительном времени операции при ПНЛ. Однако в некоторых исследованиях сообщается о большей продолжительности лечения почечных камней размером более 2 см при РИРХ, чем при ПНЛ. 9,13,24,25 Мы думаем, что на те результаты могла повлиять относительно высокая частота применения ПНЛ в те годы, когда указанные исследования были опубликованы. Karakoyunlu с соавт.18 заявили, что ПНЛ – это метод с более коротким временем операции и более высокой вероятностью успеха при почечных камнях размером более 4 см. В этом ретроспективном исследовании у пациентов, перенесших РИРХ, было меньше осложнений и более короткое время госпитализации. В нескольких сравнительных исследованиях, в которых оценивались почечные камни размером более 2 см, также сообщалось о значительно более длительном времени рентгеноскопии в группе ПНЛ.13,14,25 Поскольку при ПНЛ пока что невозможно получить доступ к собирательной системе почки прямой визуализацией, крайне важно иметь максимально хорошее понимание анатомии и увеличивать продолжительность рентгеноскопии, чтобы предотвратить возможные осложнения.
В нашем исследовании продолжительность послеоперационной госпитализации была значительно больше в группе ПНЛ, что сопоставимо с большинством опубликованных исследований.13,14,21,25,26 В метаанализе лечения почечных камней размером более 2 см с участием 590 пациентов Zheng с соавт. 27 сообщил, что, поскольку РИРХ менее травматична для пациента, больные быстрее выздоравливают в послеоперационном периоде по сравнению с группой ПНЛ, и поэтому продолжительность госпитализации короче. Однако необходимо учитывать, что при лечении больших камней, как в нашем исследовании, повторяющиеся сеансы РИРХ, выполняемые для получения показателей отсутствия камней аналогичных ПНЛ, увеличивают продолжительность госпитализации в целом и, следовательно, также увеличивают стоимость.10 Соответственно, при лечении крупных почечных камней врачи должны помнить, что применение повторяющихся сеансов РМРХ вместо того, чтобы держать пациентов в больнице еще несколько дней после ПНЛ, может увеличить связанные с анестезией риски и привести к сопоставимой общей продолжительности госпитализации.
Рисунок 2. Лекарства, применяемые для снятия боли в соответствии с процедурами. ДТ, декскетопрофен трометамол; ДТ + Т, декскетопрофен трометамол + трамадола гидрохлорид; ПНЛ, перкутанная нефролитотомия; РИРХ, ретроградная интраренальная хирургия.
ТАБЛИЦА 3. Шкала послеоперационной боли и потребность в анальгетиках
ПНЛ, перкутанная нефролитотомия; РИРХ, ретроградная интраренальная хирургия; ВАШ 8 часов, визуальная аналоговая шкала через восемь часов после операции; ВАШ 24 часа, визуальная аналоговая шкала через 24 часа после операции.
P <0,05: статистически значимо.
Согласно данным литературы, частота осложнений, связанных с РИРХ и ПНЛ, сильно различается. В то время как в некоторых публикациях упоминается схожая частота осложнений, 13,14,21,26 другие исследования утверждают, что осложнения, связанные с РИРХ, находятся на более низком уровне и поддаются консервативному лечению, тогда как серьезные осложнения встречаются чаще после ПНЛ.9,25,26 Хотя частота осложнений II и III степени по стандартизированной классификации оказалась количественно выше, статистически значимых различий между двумя группами в нашем исследовании не наблюдалось. Точно так же результаты были получены в ретроспективном исследовании случаев почечных камней размером более 2 см, хотя больше осложнений наблюдалось в группе ПНЛ, эти различия не были статистически значимыми.14 В другом ретроспективном исследовании, проведенном в нашей клинике, у пациентов с аномалиями в виде подковообразной почки эти два метода были схожими с точки зрения осложнений. Однако более серьезные осложнения наблюдались в группе ПНЛ.22
Оценка послеоперационной боли обычно не рассматривается как осложнение, поскольку это субъективный симптом. Однако боль, возникающая после процедуры и продлевающая госпитализацию, является очень важной проблемой для пациентов. Фактически, эта тема всегда игнорировалась в исследованиях, сравнивающих эти два метода13,14,18,19,22, поскольку все подобные исследования имеют ретроспективный дизайн. В текущем проспективном исследовании мы стремились стандартизировать этот субъективный симптом с помощью ВАШ, которая измеряет послеоперационную боль, и сравнивать различия значений этой шкалы у пациентов, перенесших РИРХ и ПНЛ. В ретроспективном исследовании лечения почечных камней размером 2–4 см, проведенном Atis с соавт.25, в котором оценивали уровень боли в первый послеоперационный день после 146 процедур РИРХ и 146 ПНЛ, значения ВАШ у пациентов, перенесших ПНЛ, были достоверно выше. Bryniarsky с соавт.17 сообщили о более высоких послеоперационных значениях ВАШ и более высокой частоте использования наркотических анальгетиков у пациентов, перенесших ПНЛ для удаления камней почечной лоханки.
С другой стороны, Ozayar с соавт.28 сообщили об аналогичных значениях ВАШ в раннем послеоперационном периоде и уровнях потребности в анальгетиках в своем проспективном исследовании с участием 56 пациентов, которым выполняли РИРХ или ПНЛ для лечения камней нижних чашечек размером менее 2 см. В рандомизированном исследовании, проведенном Hanna с соавт., сообщалось, что парентеральное введение декскетопрофена трометамола два раза в день в дозе 50 мг имело хорошую анальгетическую эффективность. Плохая анальгезия отрицательно сказывается на комфорте пациента в послеоперационном периоде. Также сообщалось, что боль была основной причиной, побудившей пациентов, которые были выписаны после уретероскопии, вернуться в больницу.30 Хотя в нашей клинике использовался рабочий интродьюсер 30F, Monga и Oglevie31 сообщили об уменьшении периоперационной боли и кровотечений при использовании кожуха 20F. Og˘uz с соавт. 12 проспективно исследовали факторы, влияющие на боль в раннем послеоперационном периоде у 250 пациентов, перенесших РИРХ. В своем исследовании, где они отдельно изучали факторы, связанные с демографическими данными пациентов, характером камней и операций, сообщалось о значимых факторах, которые, как было установлено, влияли на боль: это были женский пол, размер камня и продолжительность нахождения кожуха в мочеточнике. Среди женщин, включенных в исследование, 27,9 % испытывали сильную послеоперационную боль, в то время как для мужчин этот показатель составил 11,6 %. Опять же, в данном исследовании сообщалось, что уровень боли у пациентов с остаточными камнями был выше.
Различные анальгетики, включая опиоиды, нестероидные противовоспалительные средства (НПВС), местное обезболивание и различные комбинации, используются по-разному. Опиоиды являются наиболее часто используемыми сильными анальгетиками для купирования боли, но имеют такие неблагоприятные побочные эффекты, как угнетение дыхания, брадикардия, гипотензия, тошнота, рвота и длительный период последующего наблюдения.32 Первоначально НПВС использовались в качестве дополнения к опиоидам для уменьшения их дозы и побочных эффектов. Однако со временем некоторые центры отменили опиоиды, и НПВС стали использоваться в качестве единственных средств для обезболивания в периоперационном периоде.11 В настоящее время используются комбинированные схемы терапии, обеспечивающие максимальный эфект при обезболивании 5–7,33.
В своем исследовании мы изучали эффективность обезболивания стандартными НПВС, сравнивая РИРХ и ПНЛ. Мы обнаружили, что при применении этих двух обезболивающих потребность в дополнительных опиоидах или блокаде нерва в месте операции чаще возникает после ЧН, особенно если хирурги предпочитают устанавливать нефростомические трубки. Было продемонстрировано, что введение бупивакаина вокруг нефростомического канала сразу после операции является более эффективным методом для раннего послеоперационного купирования боли. 34 Этот метод также может повысить удовлетворенность пациентов в ранних сроках. Межреберная блокада бупивакаином значительно улучшает эффективность купирования боли в раннем послеоперационном периоде. Эффективность бупивакаина стихает в течение 6 часов после операции, после чего частота назначения наркотических обезболивающих становится такой же, как и у пациентов, которым не вводили бупивакаин. Блокада межреберного нерва – простой, безопасный и недорогой метод, который можно использовать для купирования послеоперационной боли после ПНЛ.35
В нашем исследовании высокие баллы ВАШ через 8 часов после ПНЛ могут быть снижены при использовании таких методик. Кроме того, в нашей клинике ПНЛ часто завершают установкой катетера Малекота. Как показано в некоторых исследованиях, бездренажная операция снижает потребность в анальгетиках после ПНЛ.31,36 Отсутствие случаев бездренажных ПНЛ может быть одним из ограничений этого исследования. Будущие исследования в более крупных медицинских центрах, применяющих бездренажную ПНЛ, могут добавить важные данные. Кроме того, незначительным ограничением нашего исследования было отсутствие стратификации групп по размерам камней 2–3 см и 3–4 см. Однако наше исследование является первым рандомизированным проспективным исследованием, в котором сравниваются эти два метода с точки зрения лечения послеоперационной боли и методов обезболивания. Кроме того, в отличие от многих исследований, сравнивающих эти два метода, наше исследование сосредоточено на комфорте пациента, который часто игнорируют.
Выводы
Мы пришли к выводу, что хотя в раннем послеоперационном периоде показатели по болевой шкале выше после ПНЛ, комфорт пациента после РИРХ и ПНЛ может быть обеспечен стандартным применением противовоспалительных и обезболивающих средств. Кроме того, ПНЛ не приводила к необходимости применения дополнительных анальгетиков при послеоперационном обезболивании. Основываясь на наших результатах, учитывая однократность вмешательства, ПНЛ должна оставаться основным методом лечения из-за ее преимуществ в отношении показателя отсутствия камней и идентичных последствий с точки зрения частоты осложнений и необходимости применения дополнительных анальгетиков.
Литература
- Pearle MS, Lotan Y. Campbell-walsh urology In: Wein AJ (ed). Urinary Lithiasis, Etiology, Epidemiology, and Patho- genesis, 10th ed. Philadelphia, PA: Elsevier Saunders, 2012, pp. 1257–1287.
- Matlaga BR, Assimos DG. Changing indications of open stone surgery. Urology 2002;59:490–493.
- Jeong CW, Jung JW, Cha WH, Lee BK, Lee S, Jeong SJ, et al. Seoul National University renal stone complexity score for predicting stone-free rate after percutaneous ne- phrolithotomy. PLoS One 2013;8:e65888.
- Jung JW, Lee BK, Park YH, Lee S, Jeong SJ, Lee SE, et al. Modified Seoul National University renal stone complexity score for retrograde intrarenal surgery. Urolithiasis 2014; 42:335–340.
- Gay-Escoda C, Hanna M, Montero A, Dietrich T, Milleri S, Giergiel E, et al. Tramadol/dexketoprofen (TRAM/DKP) compared with tramadol/paracetamol in moderate to severe acute pain: Results of a randomised, double-blind, placebo and active-controlled, parallel group trial in the impacted third molar extraction pain model (DAVID study). BMJ Open 2019;9:e023715.
- Montero Matamala A, Bertolotti M, Contini MP, Guerrero Bayo´n C, Nizzardo A, Paredes Lario I, et al. Tramadol hydrochloride 75 mg/dexketoprofen 25 mg oral fixed-dose combination in moderate-to-severe acute pain: Sustained analgesic effect over a 56-h period in the postoperative setting. Drugs Today 2017;53:339–347.
- Moore RA, Gay-Escoda C, Figueiredo R, To´th-Bagi Z, Dietrich T, Milleri S, et al. Dexketoprofen/tramadol: Ran- domised double-blind trial and confirmation of empirical theory of combination analgesics in acute pain. J Headache Pain 2015;16:541.
- Dindo D, Demartines N, Clavien PA. Classification of surgical complications: A new proposal with evaluation in a cohort of 6336 patients and results of a survey. Ann Surg 2004;240:205–213.
- Skolarikos A, Straub M, Knoll T, Sarica K, Seitz C, Petrˇ´ık A, et al. Metabolic evaluation and recurrence prevention for urinary stone patients: EAU guidelines. Eur Urol 2015;67: 750–763.
- Karakoyunlu N, Goktug G, Sxener NC, Zengin K, Nalbant I, Ozturk U, et al. A comparison of standard PCNL and staged retrograde FURS in pelvis stones over 2 cm in di- ameter: A prospective randomized study. Urolithiasis 2015; 43:283–287.
- Aboumarzouk OM, Monga M, Kata SG, Traxer O, Somani BK. Flexible ureteroscopy and laser lithotripsy for stones >2 cm: A systematic review and meta-analysis. J Endourol 2012;26:1257–1263.
- Og˘uz U, Sxahin T, Sxenocak Cx, O¨ zyuvalı E, Bozkurt O¨ F, Rexsorlu B. Factors associated with postoperative pain after retrograde intrarenal surgery for kidney stones. Turk J Urol 2017;43:303–308.
- Zengin K, Tanik S, Karakoyunlu N, Sener NC, Albayrak S, Tuygun C, et al. Retrograde intrarenal surgery versus per- cutaneous lithotripsy to treat renal stones 2–3 cm in diam- eter. Biomed Res Int 2015;2015:914231.
- Sari S, Ozok HU, Cakici MC, Ozdemir H, Bas O, Kar- akoyunlu N, et al. A Comparison of retrograde intrarenal surgery and percutaneous nephrolithotomy for management of renal stones?2 CM. Urol J 2017;141:2949–2954.
- Kukreja R, Desai M, Patel S, Bapat S, Desai M. Factors affecting blood loss during percutaneous nephrolithotomy: Prospective study. J Endourol 2004;18:715–722.
- Segura JW, Patterson DE, LeRoy AJ, Williams HJ, Jr., Barrett DM, Benson RC, Jr., et al. Percutaneous removal of kidney stones: Review of 1,000 cases. J Urol 1985;134: 1077–1081.
- Bryniarski P, Paradysz A, Zyczkowski M, Kupilas A, Nowakowski K, Bogacki R. A randomized controlled study to analyze the safety and efficacy of percutaneous nephrolithotripsy and retrograde intrarenal surgery in the management of renal stones more than 2 cm in diameter. J Endourol 2012;26:52–57.
- Karakoyunlu AN, Cakici MC, Sari S, Hepsen E, Ozok HU, Sagnak AL, et al. Comparison of retrograde in- trarenal surgery and percutaneous nephrolithotomy methods for management of big- sized kidney stones (4 cm): Single center retrospective study. Urol J 2019;16: 232–235.
- Ozturk U, Sener NC, Goktug HN, Nalbant I, Gucuk A, Im- amoglu MA. Comparison of percutaneous nephrolithotomy, shock wave lithotripsy, and retrograde intrarenal surgery for lower pole renal calculi 10–20 mm. Urol Int 2013;91:345– 349.
- Palmero JL, Dura´n-Rivera AJ, Miralles J, Pastor JC, Ben- edicto A. Comparative study for the efficacy and safety of percutaneous nefhrolithotomy (PCNL) and retrograde in- trarenal surgery (РВПХ) for the treatment of 2–3.5 cm kid- ney stones. Arch Esp Urol 2016;69:67–72.
- Selmi V, Nalbant I, Ozturk U, Tuygun C, Goktug HNG, Imamoglu MA. Comparison of retrograde intrarenal surgery and percutaneous nephrolithotomy methods in treatment of upper calyceal stones of 10–20 mm. J Laparoendosc Adv Surg Tech A 2017;27:1293–1298.
- Kartal I, Cxakıcı MCx, Selmi V, Sarı S, O¨ zdemir H, Ersoy H. Retrograde intrarenal surgery and percutaneous ne- phrolithotomy for the treatment of stones in horseshoe kid- ney; what are the advantages and disadvantages compared to each other? Cent Eur J Urol 2019;72:156–162.
- Yarimoglu S, Bozkurt IH, Aydogdu O, Yonguc T, Gunlusoy B, Degirmenci T. External validation and comparisons of the scoring systems for predicting percutaneous nephrolithotomy outcomes: A single center experience with 506 cases. J Laparoendosc Adv Surg Tech A 2017;27:1284–1289.
- Pan J, Chen Q, Xue W, Chen Y, Xia L, Chen H, et al. РВПХ versus mPCNL for single renal stone of 2–3 cm: Clinical outcome and cost-effective analysis in Chinese medical setting. Urolithiasis 2013;41:73–78.
- Atis G, Culpan M, Pelit ES, Canakci C, Ulus I, Gunaydin B, et al. Comparison of Percutaneous nephrolithotomy and retrograde intrarenal surgery in treating 20–40 mm renal stones. Urol J 2017;14:2995–2999.
- Bai Y, Wang X, Yang Y, Han P, Wang J. Percutaneous nephrolithotomy versus retrograde intrarenal surgery for the treatment of kidney stones up to 2 cm in patients with solitary kidney: A single centre experience. BMC Urol 2017;17:9.
- Zheng C, Xiong B, Wang H, Luo J, Zhang C, Wei W, et al. Retrograde intrarenal surgery versus percutaneous nephrolithotomy for treatment of renal stones >2 cm: A meta-analysis. Urol Int 2014;93:417–424.
- Ozayar E, Gulec H, Bayraktaroglu M, Tutal ZB, Kurtay A, Babayigit M, et al. Comparison of retrograde intrarenal surgery and percutaneous nephrolithotomy: From the view of an anesthesiologist. J Endourol 2016;30:184–188.
- Hanna MH, Elliott KM, Stuart-Taylor ME, Roberts DR, Buggy D, Arthurs GJ. Comparative study of analgesic ef- ficacy and morphine-sparing effect of intramuscular dex- ketoprofen trometamol with ketoprofen or placebo after major orthopaedic surgery. Br J Clin Pharmacol 2003;55: 126–133.
- Zargar-Shoshtari K, Anderson W, Rice M. Role of emer- gency ureteroscopy in the management of ureteric stones: Analysis of 394 cases. BJU Int 2015;115:946–950.
- Monga M, Oglevie S. Minipercutaneous nephrolithotomy. J Endourol 2000;14:419–421.
- Demir A, Cecen K, Karadag MA, Uslu M, Arslan OE. Pain control using pethidine in combination with diazepam compared to diclofenac in combination with hyoscine-n- butyl bromide: In patients undergoing extracorporeal shock wave lithotripsy. Cent Eur J Urol 2015;68:201–206.
- McQuay HJ, Moore RA, Berta A, Gainutdinovs O, Fu¨lesdi B, Porvaneckas N, et al. Randomized clinical trial of dexketoprofen/tramadol 25 mg/75 mg in moderate-to-severe pain after total hip arthroplasty. Br J Anaesth 2016;116:269– 276.
- Dundar G, Gokcen K, Gokce G, Gultekin EY. The effect of local anesthetic agent infiltration around nephrostomy tract on postoperative pain control after percutaneous nephrolithotomy: A single-centre, randomised, double-blind, placebocontrolled clinical trial. Urol J 2018;15:306–312.
- Honey RJ, Ghiculete D, Ray AA, Pace KT. A randomized, double-blinded, placebo-controlled trial of intercostal nerve block after percutaneous nephrolithotomy. J Endourol 2013;27:415–419.
- Pietrow PK, Auge BK, Lallas CD, Santa-Cruz RW, New- man GE, Albala DM, et al. Pain after percutaneous ne- phrolithotomy: Impact of nephrostomy tube size. J Endourol 2003;17:411–414.
