Ahmed Sakr, Emad Salem, Mostafa Kamel, Esam Desoky, Ahmed Ragab, Mohamed Omran, Amr Fawzi, Ashraf Shahin
Аннотация. Целью исследования было оценить безопасность и эффективность минимально инвазивной перкутанной нефролитотомии (мПНЛ) в сравнении со стандартной ПНЛ (сПНЛ) при удалении почечных камней размером 2-3 см в модифицированном положении на спине без поворота набок. В период с сентября 2010 года по декабрь 2013 года 150 пациентов (168 почечных единиц) с почечными камнями размером 2-3 см были рандомизированно разделены на две группы; пациентам группы А (75 пациентов / 87 почечных единиц) произвели мПНЛ, пациентам группы Б (75 пациентов / 81 почечная единица) выполнили сПНЛ. В обеих группах пациенты были уложены в модифицированную позицию на спине без поворота набок. В группе мПНЛ перкутанный тракт расширялся до 16,5 F, тогда как в группе сПНЛ тракт расширялся до 30 F. Обе группы сравнивались по нескольким периоперационным параметрам. Не было отмечено существенной разницы между обеими группами по времени проведения рентгеноскопии (4,3 ± 1,3 против 4,8 ± 2,1 мин, p = 0,06), времени проведения операции (83,2 ± 17,3 против 78,6 ± 24,4 мин, p = 0,16), времени пребывания в стационаре (4,3 против 4,5 дня, p = 0,76), показателю VAS (3,2 ± 0,6 против 3,3 ± 0,8, p = 0,36) и потребности в аналгезии. Среднее снижение уровня гемоглобина и частота кровотечений, при которых требовалось переливание крови, были значительно ниже в группе мПНЛ (0,6 ± 0,1 против 1,9 ± 1,1 г /дл, р <0,0001 и 1,2 против 9,8%, р = 0,03, соответственно). Хотя показатель полного удаления камней был выше в группе сПНЛ, это различие не было статистически значимым (97,1 против 95,4%, p = 0,86). Мини-ПНЛ эффективна для лечения почечных камней и сопоставима со стандартной ПНЛ по времени проведения операции и показателю полного удаления камней, при этом она более безопасна из-за меньшей частоты возникновения кровотечений, требующих гемотрансфузии.
Ключевые слова: минимально-инвазивная перкутанная нефролитотомия · стандартная перкутанная нефролитотомия · модифицированное положение на спине без поворота набок · камни
Введение
Лечение камней почек стало гораздо более эффективным благодаря внедрению неинвазивных и малоинвазивных технологий, включая экстракорпоральную ударно-волновую литотрипсию (ЭУВЛ), ретроградную интраренальную хирургию (РИРХ), перкутанную нефролитотомию (ПНЛ) и лапароскопию [1].
Согласно рекомендациям Европейской ассоциации урологов (ЕАУ), ПНЛ показана в качестве стандартного метода лечения крупных почечных камней (> 20 мм), а также для небольших камней (10-20 мм) нижнего сегмента почки, когда имеются неблагоприятные факторы для проведения ЭУВЛ [ 2].
Мини-ПНЛ (мПНЛ) – модификация стандартной ПНЛ (сПНЛ) с использованием миниатюрного эндоскопа, вводимого через небольшой перкутанный доступ (11-20 F) – была разработана с целью снижения частоты возникновения побочных эффектов, связанных с использованием более крупных инструментов, таких как значительная кровопотеря, послеоперационная боль и опасность повреждения почечной паренхимы. Jackman и др. и Helal и др. впервые описали технику проведения мПНЛ у детей с использованием кожуха 11-15-F. Благодаря обнадеживающим результатам исследования, аналогичные принципы были применены при лечении почечных камней у взрослых [3, 4].
сПНЛ и мПНЛ могут выполняться как в положении лежа на спине, так и на животе, каждое из которых имеет свои преимущества и недостатки. Модифицированное положение на спине без поворота набок дает несколько преимуществ как пациенту, так и хирургу. Эти преимущества были подробно рассмотрены в одной из наших предыдущих публикаций [5]. Целью данного исследования является оценка безопасности и эффективности мПНЛ по сравнению с сПНЛ при удалении почечных камней размером 2-3 см в модифицированном положении на спине без поворота набок.
Пациенты и методы
Это проспективное рандомизированное сравнительное исследование проводилось в урологическом отделении больницы Университета г. Загазиг с сентября 2010 года по декабрь 2013 года. В исследование были включены 150 пациентов (168 почечных единиц), которых систематизировали путем рандомного разделения на две группы. Группа А включала 75 пациентов (87 почечных единиц), которым произведена мПНЛ, а группа Б включала 75 пациентов (81 почечная единица), которых лечили методом сПНЛ. Пациентов разделили на группы поровну (1: 1), причем разделение производилось по методу запечатанных конвертов. Комитет по этике нашей больницы одобрил проведение исследования, также от всех участников было получено информированное письменное согласие. Схема исследования представлена на рисунке 1.
В исследование были включены пациенты с почечными камнями размером 2-3 см. Пациенты с активной инфекцией мочевых путей, почечными аномалиями и некорректированной коагулопатией, а также с камнями, расположенными преимущественно в верхней чашечке, были исключены из исследования.
Предварительное предоперационное обследование пациентов включало в себя сбор анамнеза, физикальный осмотр, лабораторные исследования (анализ мочи, уровень сахара в крови, развернутый анализ крови, коагулограмма, АЛТ, АСТ и креатинин в сыворотке) и радиологические исследования (обзорный снимок мочевыводящих путей, ультразвуковое исследование брюшной полости и неконтрастная тазово-абдоминальная спиральная КТ). В случаях активной инфекции мочевыделительной системы проводился микробиологический посев мочи с определением чувствительности возбудителя к антибиотикам, и пациент получал соответствующий антибиотик. Операция выполнялась после того как посев мочи становился стерильным.
При индукции анестезии вводили профилактический антибиотик широкого спектра действия. Все пациенты в обеих группах подверглись спинальной анестезии. Пациентам обеих групп в литотомическом положении проводилась цистоскопия с установкой мочеточникового катетера. Затем вводился катетер Фолея, к которому фиксировался мочеточниковый катетер, по которому выполнялась ретроградная пиелография.
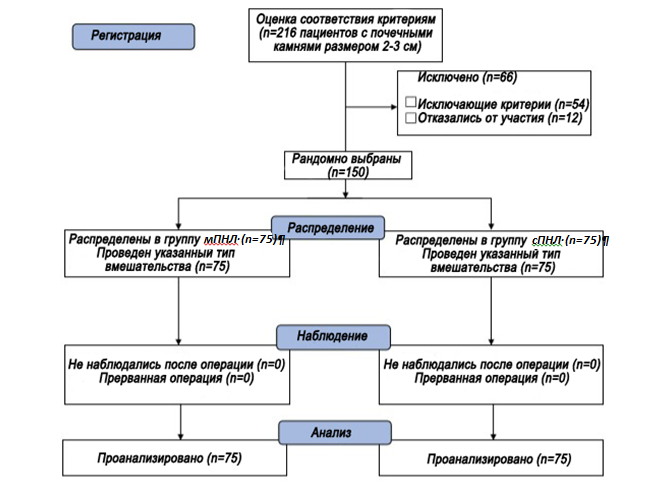
Рисунок. 1 Блок-схема исследования
Затем пациенты укладывались в положение на спине без поворота набок [5]. Кожу прокалывали по задней подмышечной линии, доступ к почке осуществлялся под рентгеноскопическим контролем с использованием пункционной иглы 18 G, через которую вводили 0,038 дюймовый J-проводник.
В группе мПНЛ тракт расширялся до 16,5 F с помощью одноступенчатого металлического расширителя, использовался миниатюрный нефроскоп размером 12 F (Karl Storz, Туттлинген, Германия). В группе сПНЛ тракт расширялся до 30 F с помощью телескопических металлических расширителей Алкена, использовался нефроскоп 26-F (Karl Storz, Туттлинген, Германия).
Последующие этапы были схожими в обеих группах, камни фрагментировали с использованием пневматического интракорпорального литотриптера (Swiss Pneumatic Lithoclast), крупные фрагменты удалялись с помощью захвата, а мелкие – пассивно с помощью гравитации. В конце процедуры устанавливали соответствующий нефростомический катетер.
Всем пациентам после операции делали развернутый анализ крови, чтобы определить снижение уровня гемоглобина. В первый послеоперационный день уровень боли анализировали с использованием визуальной аналоговой шкалы (VAS) и соответственно вводили петидин. В первый день после операции для выявления любых остаточных камней или урином производили ультрасонографию тазово-абдоминальной области (всем пациентам), обзорный снимок (пациентам с рентгеноконтрастными камнями) и спиральную КТ (пациентам с рентгенонегативными камнями). Процедура считалась успешной, если камней у пациента не обнаруживалось либо присутствовали остаточные фрагменты <4 мм. В случае наличия значительных остаточных фрагментов пациентам проводили повторную ПНЛ или ЭУВЛ через 1 неделю. Окончательный показатель полного отсутствия камней регистрировался через 1 месяц после операции. Пациентам, у которых не обнаруживались камни или фрагменты, удаляли нефростомическую трубку и мочеточниковый катетер.

Первым оценочным пунктом исследования была разница в показателе отсутствия камней между обеими группами, следующими - среднее время операции, пребывания в стационаре и количество осложнений, связанных с процедурой. Статистический анализ проводили с использованием SPSS Inc (Чикаго, Иллинойс, США) версии 20.0. Использовался критерий Хи-квадрат для качественных переменных и t-критерий Стьюдента для количественных переменных. Уровень значимости определялся как p <0,05.
Результаты
Между обеими группами не было существенной разницы в демографических данных пациентов и характеристике камней (Таблица 1).
Хотя среднее время операции было выше в группе мПНЛ по сравнению с сПНЛ, это различие не было статистически значимым. Не было существенной разницы между обеими группами и в отношении уровня послеоперационной боли (оценка VAS) а так же времени пребывания в стационаре. Операционные и послеоперационные показатели представлены в Таблице 2.
Показатель полного отсутствия камней после одной процедуры (определенный в первый послеоперационный день) составлял 91,1 и 93,8% для групп A и Б соответственно (p = 0,86). У семи пациентов из группы А и у пяти пациентов из группы Б обнаружились значимые остаточные фрагменты. Из семи пациентов в группе А, четырем произведена ЭУВЛ, троим потребовалась повторная ПНЛ через 1 неделю после операции. В группе Б три из пяти пациентов подверглись ЭУВЛ, в то время как в остальных двух случаях потребовалось проведение повторной ПНЛ через 1 неделю после операции. Общий показатель отсутствия камней (определенный через 1 месяц после операции) составлял 95,4 и 97,1% для групп А и Б соответственно.
Среднее снижение уровня гемоглобина и количество кровотечений, потребовавших переливания крови, было ниже в группе мПНЛ. Перфорация почечной лоханки наблюдалась у двух пациентов в группе мПНЛ и у одного пациента в группе сПНЛ. Это осложнение купировано путем замены мочеточникового катетера двойным J-стентом, который удаляли через 1 месяц.
У одного пациента в группе мПНЛ и у трех пациентов в группе сПНЛ наблюдалось стойкое подтекание мочи по свищу (> 1 недели после операции) после удаления нефростомической трубки и мочеточникового катетера. В этих случаях устанавливали двойной J-стент. Во всех случаях удалось ликвидировать подтекание мочи, через 1 месяц двойной J-стент удаляли.
Лихорадка (температура тела > 38 °C) наблюдался у восьми пациентов в группе мПНЛ и у пяти пациентов в группе сПНЛ. Все случаи успешно лечились соответствующими жаропонижающими препаратами и антибиотиками. Уринома была обнаружена в пяти случаях (два в группе мПНЛ и три в группе сПНЛ) во время послеоперационного тазово-абдоминального УЗИ. Все случаи пролечены консервативно до полного разрешения уриномы, контролированного УЗИ. Ни один из случаев не потребовал дополнительного вмешательства. У одного пациента из группы сПНЛ в отдаленном периоде отмечена гематурия. При ангиографии диагностирована артерио-венозная, произведена ангиографическая эмболизация спиралью.
Обсуждение
Основной опасностью ПНЛ является кровотечение, требующее переливания крови, а так же высокий риск повреждения почек. При классической ПНЛ для достижения адекватного доступа к почке требуется установка нефростомического кожуха 30-F. Идея использования более тонких кожухов эволюционировала из гипотезы о том, что чем меньше чрескожный нефростомический тракт, тем меньше повреждение паренхимы почек, а следовательно, ниже связанная с процедурой травматичность без снижения ее эффективности [6].
Размер перкутанного тракта рассматривается как фактор, от которого зависит уровень дискомфорта после операции. Может показаться логичным, что меньший нефростомический тракт будет менее травматичным и, таким образом, приведет к меньшему дискомфорту пациента и снижению послеоперационных проблем; однако это предположение не было полностью доказано [7].

Уменьшенный диаметр кожуха имеет определенные недостатки, включая ограниченный поток ирригации, влияющий на качество обзора, и необходимость более мелкой фрагментации камней, приводящие к увеличению времени операции [8]. В нашем институте мы в большинстве случаев используем модифицированную позицию на спине без поворота набок, которая обладает рядом достоинств для пациентов и хирургической бригады [5].
В представленном нами исследовании не было существенной разницы в среднем времени операции. Это соответствует данным исследованиий Feng и др. и Knoll и др., которые сообщили, что хотя время проведения мПНЛ больше, чем сПНЛ, эта разница не является статистически значимой [7, 9]. С другой стороны, в исследованиях Mishra и др. [10] и Li и др. [11] и в метаанализе Zhu и др. [12] время операции было значительно больше в случае мПНЛ. Предполагаемые причины этого существенного различия были связаны с более ограниченным полем зрения при использовании миниатюрных эндоскопов и необходимостью дробить камни на более мелкие фрагменты для их удаления через меньший тракт.
Кроме того, использование кожухов большего диаметра дает больше возможностей для проведения литотрипсии и использования ультразвукового литотриптера, который, по многим данным, эффективнее других при фрагментации и извлечении камней. На деле мы не сталкивались с такими трудностями, вероятно, из-за использования эндоскопического инструмента 12-F вместо уретероскопа, а также использования модифицированного положения на спине без поворота набок, которое способствует спонтанноиу отхождению меньших фрагментов по кожуху без необходимости активного удаления. В исследовании, проведенном Cheng и его коллегами, статистическая значимость варьировала в зависимости от массы камней и их локализации [13].
В нашем исследовании не было существенной разницы в отношении времени пребывания пациентов в стационаре. Аналогичные результаты указывались и в некоторых других публикациях [11-13]. С другой стороны, в метааналитическом исследовании Zhu и др. [12] мПНЛ связано со значительно более короткой продолжительностью госпитализации, чем сПНЛ. Это объяснялось меньшим послеоперационным дискомфортом и более частым использования бездренажной техники при мПНЛ. В нашем исследовании это было не так, поскольку мы устанавливали нефростомическую трубку во всех случаях.
В представленном исследовании не было существенной разницы в отношении показателя полного отсутствия камней. В своем метаанализе Zhu и его коллеги также показали, что нет никакой разницы между мПНЛ и сПНЛ по показателю полного отсутствия камней [12].
В другом исследовании значительная разница была только в случаях множественных камней в пользу сПНЛ [13].
В нашем исследовании не было существенной разницы в отношении оценки VAS. Feng и др. оценивали VAS на 1-й день и через неделю после операции, и существенной разницы обнаружено не было [8]. В метаанализном исследовании Zhu и др., для мПНЛ были выявлены преимущества по оценке VAS в первый день после операции. Это было объяснимо либо использованием меньшего по размеру тракта либо отсутствием нефростомической трубки [12].
В настоящем исследовании не было существенной разницы в частоте возникновения послеоперационной лихорадки. Это соответствует большинству опубликованных данных. Высказывалось предположение, что применение меньшего по размеру тракта при мПНЛ может снизить количество послеоперационных осложнений. С другой стороны, иная гипотеза утверждала, что меньший по размеру тракт при мПНЛ может привести к более высокому давлению в собирательной системе почки, что приводит к пиелосинусному или пиеловенозному рефлюксу и последующей послеоперационной лихорадке. Обе гипотезы в опубликованных исследованиях доказаны не были [13].
В текущем исследовании снижение уровня гемоглобина, а также кровотечения, при которых требовалось переливание крови, значительно реже встречались в группе мПНЛ. В метааналитическом исследовании Zhu и др. сообщалось, что размер тракта является одним из важных факторов, от которого зависит потеря крови во время ПНЛ. Было показано, что мПНЛ уменьшает риск кровотечения и, соответственно, необходимости гемотрансфузии[12]. Это соответствует данным других исследований [6, 11].
Ограничения этого исследования – крайне избирательный размер камней (камни 2-3 см). Мы рекомендуем расширить границы размера каменной массы для оценки перспективности использования мПНЛ по сравнению с сПНЛ при камнях большего размера.
Вывод
Мини-ПНЛ эффективна при удалении почечных камней и сопоставима со стандартной ПНЛ по времени проведения операции и показателю полного удаления камней, при этом более безопасна из-за меньшей частоты возникновения кровотечений, требующих переливания крови.
Список литературы
- Ferakis N, Stavropoulos M (2015) Mini percutaneous nephrolithotomy in the treatment of renal and upper ureteral stones: Lessons learned from a review of the literature. Urol Ann 7(2):141– 148. doi:10.4103/0974-7796.152927
- Türk C, Knoll T, Petrik A, Sarica K, Skolarikos A, Straub M, Seitz C (2013) Guidelines on urolithiasis. European Association of Urology, Arnhem
- Jackman SV, Hedican SP, Peters CA, Docimo SG (1998) Percutaneous nephrolithotomy in infants and preschool age children: experience with a new technique. Urology 52:697–701
- Helal M, Black T, Lockhart J, Figueroa TE (1997) The Hickman peel-away sheath: alternative for pediatric percutaneous nephrolithotomy. J Endourol 11:171–172. doi:10.1089/end.1997.11.171
- Desoky EA, Allam MN, Ammar MK, Abdelwahab KM, Elsaid DA, Fawzi AM, Alayman AA, Shahin AM, Kamel HM (2012) Flank free modified supine position: a new modification for supine percutaneous nephrolithotomy. Arab J Urol 10:143–148. doi:10.1016/j.aju.2011.12.008
- Feng MI, Tamaddon K, Mikhail A, Kaptein JS, Bellmann GC (2001) Prospective randomized study of various techniques of percutaneous nephrolithotomy. Urology 58:345–350
- Mishra S, Sharma R, Garg C, Kurien A, Sabnis R, Desai M (2011) Prospective comparative study of Miniperc and standard ЧН for treatment of 1 to 2 cm size renal stone. BJU Int 108(6):896–899. doi:10.1111/j.1464-410X.2010.09936.x
- Li LY, Gao X, Yang M, Li JF, Zhang HB, Xu WF, Lin Z (2010) Does a smaller tract in percutaneous nephrolithotomy contribute to less invasiveness? A prospective comparative study. Urology 75:56–61. doi:10.1016/j.urology.2009.06.006
- Zhu W, Liu Y, Liu L, Lei M, Yuan J, Wan SP, Zeng G (2015) Minimally invasive versus standard percutaneous nephrolithotomy: a meta-analysis. Urolithiasis 43(6):563–570. doi:10.1007/ s00240-015-0808-y
- Cheng F, Yu W, Zhang X, Yang S, Xia Y, Ruan Y (2010) Minimally invasive tract in percutaneous nephrolithotomy for renal stones. J Endourol 24(10):1579–1582. doi:10.1089/ end.2009.0581
- Jackman SV, Docimo SG, Cadeddu JA, Bishoff JT, Kavoussi LR, Jarrett TW (1998) The ‘mini-perc’ technique: a less invasive alternative to percutaneous nephrolithotomy. World J Urol 16:371–374
- Giusti G1, Piccinelli A, Taverna G, Benetti A, Pasini L, Corinti M, Teppa A, Zandegiacomo de Zorzi S, Graziotti P (2007) Miniperc? No, thank you! Eur Urol 51:810–815. doi:10.1016/j. eururo.2006.07.047
- Knoll T, Wezel F, Michel MS, Honeck P, Wendt-Nordahl G (2010) Do patients benefit from miniaturized tubeless percutaneous nephrolithotomy? A comparative prospective study. J Endourol 24(7):1075–1079. doi:10.1089/end.2010.0111
- Mishra S, Sharma R, Garg C, Kurien A, Sabnis R, Desai M (2011) Prospective comparative study of Miniperc and standard ЧН for treatment of 1 to 2 cm size renal stone. BJU Int 108(6):896–899. doi:10.1111/j.1464-410X.2010.09936.x
- Li LY, Gao X, Yang M, Li JF, Zhang HB, Xu WF, Lin Z (2010) Does a smaller tract in percutaneous nephrolithotomy contribute to less invasiveness? A prospective comparative study. Urology 75:56–61. doi:10.1016/j.urology.2009.06.006
- Zhu W, Liu Y, Liu L, Lei M, Yuan J, Wan SP, Zeng G (2015) Minimally invasive versus standard percutaneous nephrolithotomy: a meta-analysis. Urolithiasis 43(6):563–570. doi:10.1007/ s00240-015-0808-y
- Cheng F, Yu W, Zhang X, Yang S, Xia Y, Ruan Y (2010) Minimally invasive tract in percutaneous nephrolithotomy for renal stones. J Endourol 24(10):1579–1582. doi:10.1089/ end.2009.0581
