Yunyan Wang†, Bing Zhong†, Xiaosong Yang†, Gongcheng Wang, Peijin Hou и Junsong Meng*
* Переписка: hayywyy1322@163.com
† Равный вклад
Департамент урологии, Первая народная больница Хуайань, Нанкинский медицинский университет, West Beijing Road, 6, Хуайань, Цзянсу 223300, Китай
Аннотация
Введение: Существует три минимально инвазивных метода лечения крупных вклиненных камней верхнего отдела мочеточника: мини-перкутанная нефролитотомия (МПНЛ), трансуретральная уретероскопическая литотрипсия (УЛТ) и ретроперитонеальная лапароскопическая уретеролитотомия (РПУ). Целью этого исследования было сравнение МПНЛ, УЛТ и РПУ и оценка того, какой из методов является лучшим выбором для лечения вклиненных камней верхнего отдела мочеточника.
Методы: В период с января 2012 года по декабрь 2015 года в отделение урологии Первой народной больницы Хуайань поступило 150 пациентов с вклиненными камнями верхнего отдела мочеточника (> 15 мм). Пациенты были рандомизированно разделены (1: 1: 1) на группы МПНЛ, УЛТ и РПУ. Основным критерием была успешность удаления камня, определяемая через 1 месяц после операции. Второй задачей стала оценка интраоперационных и послеоперационных показателей, а так же осложнений.
Результаты: Пятнадцать пациентов нуждались в дополнительной ЭУВЛ после УЛТ и 3 пациента после МПНЛ, но ни один после РПУ. Показатель полного удаления камней составил 96% (48/50) в группе МПНЛ и 72% (33/46) в группе УЛТ. В группе РПУ камни были удалены во всех случаях, таким образом показатель полного удаления составил 100% (48/48) (P = 0,021 по отношению к УЛТ и P = 0,083 к МПНЛ). Связанные с операцией осложнения были одинаковыми среди трех групп (все P > 0,05). Период пребывания пациентов в стационаре в группе УЛТ был короче по сравнению с МПНЛ (Р = 0,003). Время операции было самым коротким при УЛТ и самым длинным при МПНЛ (все P <0,05).
Выводы: МПНЛ и РПУ более подходят для вклиненных камней верхнего отдела мочеточника размером > 15 мм. УЛТ можно рассматривать как вариант, если у пациента большой риск общей анестезии или он сам просит провести трансуретральную уретроскопическую операцию.
Регистрация исследования: Это исследование было зарегистрировано в Китайском клиническом судебном реестре (Регистрационный номер: ChiCTR-INR-17011507; Дата регистрации: 22 мая 2017)
Ключевые слова: Мочеточниковые камни, Уретероскопия, Нефростомия, Перкутанная, Лапароскопия
Введение
Уролитиаз, также известный как мочекаменная болезнь, является общей проблемой для более чем 12% населения [1] и все чаще выявляется во многих популяциях [2-4]. Определение «вклиненный камень мочеточника» означает наличие камня, который находится на одном и том же месте, по крайней мере, в течение 2 месяцев и приводит к обструкции мочеточника [5]. Такие камни могут вызвать боль, стать причиной гидроннефроза или инфекции мочевыводящих путей, что может привести к потере функции почки [6]. Как правило, поперечный размер вклиненного мочеточникового камня больше, чем диаметр мочеточника. Другие показатели, такие как большой объем, необычная форма и неравномерная плотность, влияют на появление обструкции мочеточника, гидронефроза и пионефроза. Вторичная инфекция и иммунный ответ на инородный материал, возникающий в результате хронического сдавления, патологические изменения, такие как полипы мочеточника и стриктура, также часто возникают в месте нахождения камня мочеточника [7]. Поэтому для удаления таких камней требуются активные вмешательства. Доступны различные методы лечения: от открытой уретеролитотомии до современных эндоурологических процедур [8].
До 1980-х годов для удаления большинства крупных камней верхнего отдела мочеточника требовалась открытая операция [9]. С развитием малоинвазивных методов стали доступны различные варианты лечения, такие как экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ), уретероскопическая литотрипсия (УЛТ), перкутанная нефролитотомия (ПНЛ), а также ретроперитонеальная уретеролитотомия (РПУ). Все они обладают разной эффективностью [10].
В большинстве случаев ЭУВЛ является методом выбора для удаления камней верхнего отдела мочеточника, которые не отходят самостоятельно, однако, для удаления крупных камней мочеточника ЭУВЛ оказалась менее эффективной[11]. Поэтому дискуссия об оптимальном методе лечения крупных камней диаметром 15 мм и более все еще актуальна [8]. Когда камни расположены в верхних отделахи близки к почечной лоханке, существует риск обратной миграции камня в лоханку, что приводит к неудачному исходу УЛТ [12]. В последние годы для лечения камней верхних отделов мочеточников все чаще применяются как ПНЛ, так и мини-ПНЛ (МПНЛ) [13]. С совершенствованием лапароскопической техники и оборудования популярным методом также стала ретроперитонеоскопическая уретеролитотомия (РПУ) [6].
Все эти мини-инвазивные методы лечения могут быть использованы для лечения камней верхних отделов мочеточника, но вопросы о том, как выбрать лучший из них и какова их эффективность, остаются актуальными. Метаанализ проведенный Torricelli и др. [14] показал, что результаты РПУ были более благоприятными, чем полужесткой уретероскопической литотрипсии, что делает данный метод более предпочтительным при невозможности использования гибкой уретероскопии. Сообщалось, что ПНЛ обладает такой же эффективностью, как и лапароскопическая пиелолитотомия, но характеризуется лучшими операционными показателями [15]. Таким образом, целью данного исследования стало сравнение трех минимально инвазивных методов: УЛТ, МПНЛ и РПУ, а так же оценка, какой из них является лучшим выбором в лечении больших камней верхнего отдела мочеточника (> 15 мм) с точки зрения эффективности и безопасности.
Методы
Клинический материал
В исследование включены 150 пациентов с камнями верхних отделов мочеточника, которые были направлены в отделение урологии Первой народной больницы Хуайань (Хуайань, провинция Цзянсу) с января 2012 года по декабрь 2015 года.
Критериями включения пациентов были: одиночный камень в верхнем отделе мочеточника (расположенный ниже лоханочно-мочеточникового сегмента и до верхней части проекции крестцово-подвздошного сочленения); камень размером > 15 мм по его наибольшему диаметру, измеренный на основе обзорного снимка мочевыводящих путей (ОС). Критерием для исключения пациентов из исследования были: любые операции или манипуляции на мочеточнике, рентгенонегативные камни, активная инфекция или аномалия мочевого тракта, коагулопатии или беременность, а также исключались те пациенты, которым требовалось симультантное удаление камня почки. Все пациенты согласились принять участие в исследовании, и это исследование было одобрено Этическим комитетом Первой народной больницы Хуайань и Медицинским университетом Нанкина (IRB-PJ2012-015-01). Письменное информированное согласие было получено от всех субъектов до начала исследования.
В дополнение к рутинным клиническим исследованиям и изучению истории болезни, проводили оценку содержания гемоглобина и сывороточного креатинина, полного профиля коагуляции, делали ультрасонографию и ОС. Экскреторная урография выполнялась в тех случаях, когда сывороточный креатинин был в норме. Образцы мочи тестировали на наличие бактериальной инфекции. Для коррекции инфекции перед хирургическим вмешательством пациентам с положительным результатом посева мочи давали соответствующий антибиотик, к которому был чувствителен возбудитель.
Пациенты, включенные в исследование, были случайным образом разделены (1:1:1) на три группы с использованием компьютерной таблицы случайных чисел.
Вмешательства
Все вмешательства выполнялись одним и тем же врачом.
УЛТ
Пациент находился под спинальной или общей анестезией и укладывался в положение литотомии. Для уретроскопии был использован жесткий уретроскоп 8/9,8 F (Richard Wolf GmbH, Knittlingen, Германия), доступ осуществлялся ретроградным введением 0,038 дюймового направляющего проводника с гибким концом, по которому уретероскоп заводился в мочеточник без расширения мочеточникового устья. Камни фрагментировались гольмиевым YAG-лазером через уретероскоп. Double-J cтент устанавливался в случаях оставления крупных фрагментов, при значительном отеке слизистой оболочки, поражении мочеточника вклиненным камнем или возможной его травмой. Стент удаляли амбулаторно при подтверждении отсутствия камней у пациента.
МПНЛ
Под общей анестезией пациент укладывался в положение литотомии, под эндоскопическим контролем в мочеточник устанавливался наружный мочеточниковый катетер 5 Fr или 6 Fr. Затем пациента поворачивали в положение «на животе» с подкладыванием валика под ипсилатеральную часть таза. Под ультразвуковым контролем урологом производилась чрескожная пункция выбранной чашечки пункционной иглой 18G . Через пунктированную чашечку в лоханку а затем через лоханочно-мочеточниковый сегмент в мочеточник устанавливали гибкий проводник.
По направляющему проводнику изначально устанавливался фасшиальный расширитель 8 Fr. Калибр хода постепенно увеличивался с помощью фасциальных расширителей с шагом 2 Fr, устанавливаемых по направляющей, пока чрескожный нефростомический тракт не расширяется до 18 Fr. В выделительную систему почки устанавливался кожух соответствующего размера. Все камни были фрагментированы швейцарским Литокластом в качестве единственного устройства с использованием зонда 2.4 F (0,8 мм) длиной 668 мм, фрагменты камней вымывались потоком жидкости, обеспеченном с помощью эндоскопической перфузионной помпы (EMS - Electro medical Systems SA, Ньон, Швейцария). В конце процедуры с помощью проводника через перкутанный доступ устанавливался 5 Fr double-J стент. Все чрескожные тракты обтурировались силиконовой нефростомической трубкой 16 Fr.
РПУ
При общим эндотрахеальным наркозом пациенты укладывались в положении лежа на боку. У конца 12-го ребра делали разрез кожи, апоневроз прямо перфорировался под контролем обеих рук. Забрюшинное рабочее пространство создавалось при помощи самодельного расширительного баллона, который вставлялся путем продвижения в сторону брюшины. В баллон через прозрачный канал вводили примерно 800 мл стерильного физиологического раствора. Забрюшинное пространство рассекалось, баллон удалялся. Затем в подреберье по передней подмышечной линии устанавливался 5-или 10-мм троакар. 10-мм троакар также размещался над подвздошным гребнем по средней подмышечной линии, CO2 пневморетроперитонеум создавался с помощьюлапароскопического оборудования (Karl Storz Endoskope, Tuttlingen, Германия).
В ретроперитонеальном пространстве легко распознавались поясничная мышца и другие важные ориентиры. Фасция Герота рассекалась параллельно поясничной мышце. Пульсирующие почечные сосуды были хорошо видны. Экстраперитонеальная жировая ткань удалялась, и мочеточник оказывался на поясничной мышце. Мочеточник рассекался в месте локализации камня, которое можно было идентифицировать по заметным выпуклостям. Стенка мочеточника продольно разрезалась холодным ножом над выпуклостью, камень извлекался и удалялся через произведенное отверстие. Через разрез устанавливали подвесной double-J мочеточниковый стент. Для закрытия разреза мочеточника использовалось интракорпоральное наложение швов с помощью рассасывающихся шовных материалов 4/0.
Методы оценки
Послеоперационное обследование пациентов проводилось радиологами слепым методом. Всем пациентам делали плановые ОС в течение 3 дней после процедуры. ЭУВЛ оставленных камней производили через 1 неделю после операции в группе УЛТ и через 2 недели после операции в группе МПНЛ. У этих пациентов повторное обследование (ОС) было проведено еще раз в течение 3 дней после процедуры.
Основным значимым результатом считалась успешность лечения. Успешное лечение определяли как полное отсутствие камней-мишеней или наличие небольших мелких фрагментов камней (<4 мм в диаметре) [16]. Согласно китайским медицинским руководствам, камни размером <4 мм не требуют лечения, так как могут выйти сами. Поэтому наличие фрагментов <4 мм считалось успешным результатом [16]. Если диаметр оставшегося камня составлял > 4 мм, то проводилась дополнительная ЭУВЛ.
Через месяц после операции пациенты возвращались в больницу, чтобы удалить double-J стент и повторно сделать обзорный снимок. Полное удаление камней определялось как отсутствие каменных фрагментов на ОС, по итогам обследования вычислялся коэффициент успешного удаления камней.
Дополнительно оценивались интраоперационные и послеоперационные показатели и осложнения. Фиксировались осложнения, возникшие во время операции и в послеоперационном периоде, а так же послеоперационный койко-день. Для классификации хирургических осложнений использовался шкалу Клавьен [17]. Пациентов обследовали через 6 и 12 месяцев, чтобы исключить развитие стеноза мочеточника или появление новых камней.
Статистический анализ
Размер выборки был отобран из расчета удобства статистической оценки. Анализ результатов испытаний, основанный на данных первой ключевой точки, показал, что наш эксперимент имел 95%-ную статистическую значимость при вычислении различий в первичных результатах с двухсторонней погрешностью α = 0,05. Для статистического анализа использовался SPSS 16.0 (IBM Corp., Armonk, Нью-Йорк, США). Непрерывные или категориальные данные были представлены как среднее ± стандартное отклонение (СО), и при необходимости частота, процент и диапазон. Для нормально распределенных непрерывных переменных использовался анализ дисперсии (ANOVA) для выявления различий между группами и постходовый тест Tukey. Переменные в таблице были проанализированы с помощью теста χ2 (или точного теста Фишера). P <0,05 означает статистическую значимость.
Результаты
Исходные данные
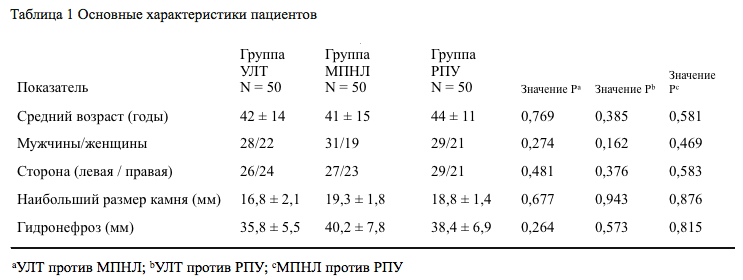
В исследовании приняли участие 88 мужчин и 62 женщины. Ни один из пациентов не был исключен из исследования (рис.1). Подробные характеристики пациентов представлены в таблице 1, а на рисунке 1 показана блок-схема распределения пациентов. Не было статистически значимых различий между тремя группами по размеру камней и степени гидронефроза (в обоих случаях P > 0,05, Таблица 1). Все пациенты проходили обследование через 6 и 12 месяцев.
Все операции в группе МПНЛ были выполнены с одномоментно. Четырем пациентам в группе УЛТ не удалось произвести процедуру из-за невозможности проведения уретероскопа до места расположения камня. Один из этих пациентов успешно перенес УЛТ через 5 дней после установки double-J стента. Другим трем пациентам была сделана открытая операция по удалению камня. Двоим пациентам из группы РПУ не удалось удалить камень из-за обратной его миграции в лоханку, в дальнейшем камень был удален путем открытой хирургической операции. Эти шесть случаев неудачного выполнения вмешательств с первого раза не были включены в статистические данные по параметру эффективности удаления камней. ЭУВЛ оставшихся камней проводилась через 1 неделю после операции в группе УЛТ (n = 15) и через 2 недели после операции в группе МПНЛ (n = 3).
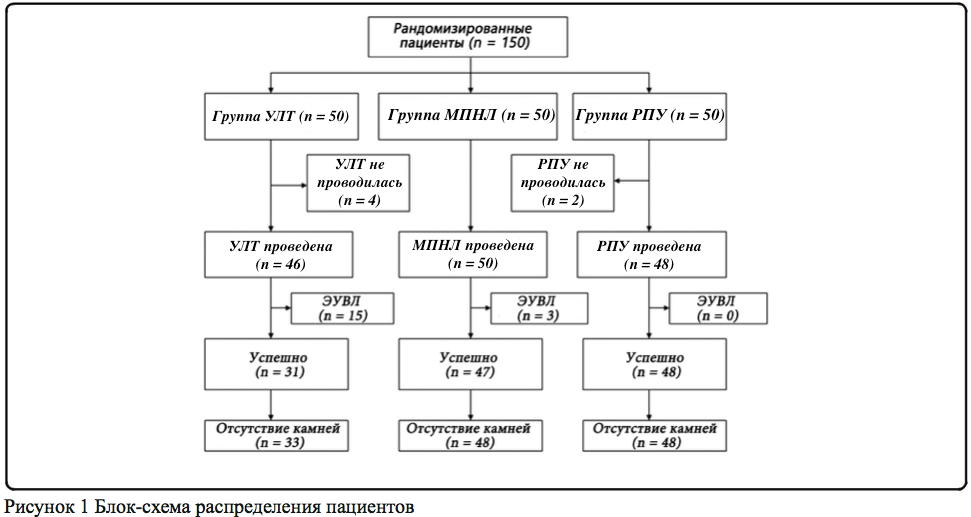
Основные результаты
Успешность лечения составила 31/50 (62%) в группе УЛТ, 47/50 (94%) в группе МПНЛ и 48/50 (96%) в группе РПУ. Различия среди трех групп не были статистически значимыми (таблица 2), но различия в эффективности удаления камней через 1 месяц после операции среди трех групп были статистически значимыми (P <0,05). Вспомогательная ЭУВЛ потребовалась большему числу пациентов в группе УЛТ (n = 15), но только трем пациентам в группе МПНЛ и ни одному в группе РПУ.
Дополнительные результаты
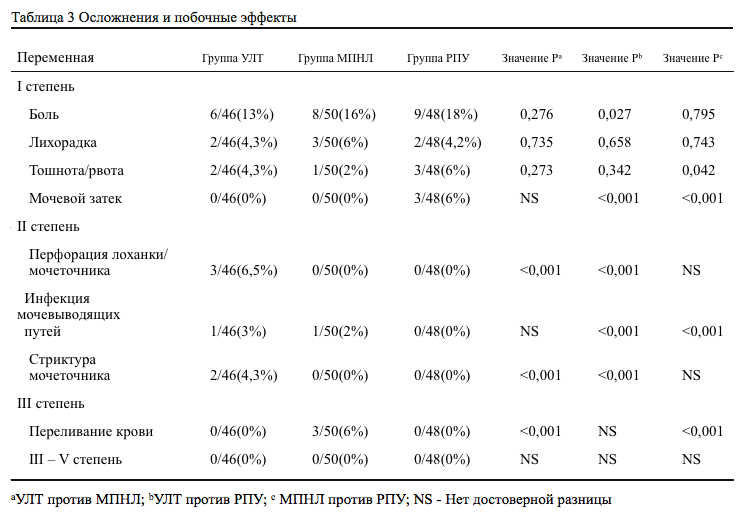
Не было статистически значимых различий в максимальном размере и площади поверхности камней, а также в количестве осложнений и смертности (P >0,05). Среднее время операции значительно отличалось среди групп: самой короткой операция была в группе УЛТ (55,7 ± 23,9 мин), а самой продолжительной в группе МПНЛ (125,6 ± 41,2 мин) (Р <0,05). Аналогичный результат был обнаружен при анализе продолжительности пребывания в стационаре: после УЛТ (2,5 ± 1,3 дня) это время было значительно меньше, чем после РПУ (4,3 ± 2,2 дня), а наибольший койко-день отмечен после МПНЛ (6,8 ± 2,6 дня, все P <0,05).
Побочные эффекты или осложнения
Тяжелых осложнений ни у одного из пациентов не было. В группе УЛТ основными послеоперационными осложнениями были миграция фрагментов камней, перфорация и стриктура мочеточника. В группе МПНЛ в пяти случаях наблюдалось кровотечение, трое из этих пациентов нуждались в переливании крови. Из-за уросепсиса у трех пациентов отмечена лихорадка. В группе РПУ наблюдались осложнения у шести пациентов, в том числе вздутие живота, вызванное разрывом брюшины, подкожная эмфизема и мочевой затек (Таблица 3).

Обсуждение
Существует несколько методов лечения вклиненных камней верхних отделов мочеточника, включая УЛТ, МПНЛ и РПУ. Поскольку вклиненные камни обычно плотно охвачены стенкой мочеточника или приводят к появлению мочеточниковых полипов, ЭУВЛ часто неэффективна [18]. White и др. сообщили, что если диаметр камня верхнего отдела мочеточника меньше 10 мм, то, не смотря ни на что, показатель освобождения от камня при ЭУВЛ составлял 69%; если диаметр больше 10 мм - 59% [18]. Другими авторами сообщалось, что при камнях верхнего отдела мочеточника размером больше 10 мм, их успешное удаление путем ЭУВЛ наблюдается всего в 42% случаев [19].
У каждого метода есть свои плюсы и минусы. Действительно, РПУ занимает много времени, но имеет больше шансов на успех и более низкую потребность в ЭУВЛ; она также приводит к меньшему количеству осложнений, но требует лучшей подготовки самих хирургов [10]. ПНЛ обладает хорошей эффективностью, но может привести к серьезным хирургическим травмам и кровотечению, что осложняет реабилитацию пациентов и продлевает сроки госпитализации [10, 20]. УЛТ не столь эффективна, как РПУ и ПНЛ, и может приводить к миграции камней вверх; тем не менее, хирургическая травма при УЛТ минимальна, что приводит к быстрому восстановлению пациентов[10, 21]. Метаанализ, произведенный Torricelli и др.[14], показал, что результаты РПУ были более благоприятными, чем при полужесткой уретероскопической литотрипсии, что делает РПУ методом выбора при отсутствии возможности гибкой уретероскопии.
Уретероскопическая хирургия - это минимально инвазивная техника, которая хорошо переносится пациентам, они быстро восстанавливаются после операции. В нашем исследовании в группе УЛТ показатель успешности составил 62%, а коэффициент полного освобождения от камней через 1 месяц после операции – 72%. Ранее сообщалось, что показатель успешности при УЛТ составлял 35-87% [22, 23]. Обычно при МПНЛ и РПУ требуется общая анестезия, тогда как УЛТ может выполняться под спинальной анестезией. Таким образом, УЛТ особенно подходит для пациентов, которым нельзя делать общую анестезию.
Тем не менее, при удалении вклиненных камней верхних отделов мочеточника у УЛТ есть несколько недостатков. Во-первых, показатель полного удаления камней относительно низкий. В большинстве случаев камни большие и расположены близко к почечной лоханке. Во время УЛТ камень и его фрагменты под напором промывочной жидкости могут возвратиться в почечную лоханку, в результате чего остаются резидуальные камни. Во-вторых, часто в качестве вспомогательного лечения после операции требуется ЭУВЛ. Chen и др. [24] сообщили, что ЭУВЛ в качестве вспомогательной процедуры проводится в 16% случаев. В нашем исследовании ЭУВЛ в качестве вспомогательной процедуры проводилась в 32,6% случаев.
В данном исследовании наблюдалось два случая стриктуры мочеточника после операции в группе УЛТ, которые могли коррелировать с долговременной обструкцией, хроническим воспалением и пролиферированием полипов. Кроме того, гольмиевый лазер при разрушении камня воздействует на конкретный участок стенки мочеточника, усугубляя тем самым повреждение мембраны слизистой оболочки мочеточника, что неизбежно приводит к возникновению его стриктуры. Мы предполагаем, что для этих пациентов время дренирования double-J стентом должно быть увеличено до 8-12 недель. Что касается очевидных случаев пролиферации полипозных изменений, то для выявления стриктуры мочеточника при удалении double-J стента требуется уретероскопия.
Благодаря усовершенствованию инструментов для эндоскопии и литотрипсии за последнее десятилетие, ПНЛ заменила открытые операции, стала методом минимально инвазивной литотрипсии для удаления почечных камней и постепенно начала применяться для удаления камней верхних отделов мочеточника [11, 25]. Karami [26] и коллеги сравнили УЛТ и ПНЛ в 70 случаях вклиненных камней верхнего отдела мочеточника размером > 1 см. Результаты показали, что в группе ПНЛ процент удаления камней составлял 96%. У 32% пациентов в группе УЛТ камни мигрировали в почечную лоханку, что вызвало необходимость выполнения ЭУВЛ после операции. Авторы полагают, что ПНЛ - лучший вариант лечения при этом виде камней.
Аналогичный вывод был сделан и в другом исследовании, включающем 53 пациентов, которым произвели ПНЛ или УЛТ. Показатель успешного удаления камней при наблюдении через месяц после операции составил 95,4% в группе ПНЛ и 58% в группе УЛТ. У восьми пациентов во время процедуры УЛТ наблюдалась ретроградная миграция камня, этих пациентов в последующем лечили при помощи ЭУВЛ [27]. Наши результаты показали, что через 1 месяц после операции в группе МПНЛ показатель успешного удаления камней составил 96%. Мы получили аналогичные результаты при сравнении УЛТ и МПНЛ, осложнения в группах были так же схожими. По нашему мнению, чрескожная пункция не является трудной в случаях умеренного или выраженного гидронефроза, возникающего из-за камней верхнего отдела мочеточника.
РПУ впервые была представлена Гауром [28] в 1994 году. Как известно, РПУ имеет много достоинств, таких как высокий процент полного удаления камней, меньшая потеря крови, меньшая боль в зоне разреза и более короткое время госпитализации [29]. Поэтому РПУ следует рассматривать в качестве безопасного и эффективного метода лечения для ликвидации обструкции мочеточника у отдельных пациентов с крупными проксимальными мочеточниковыми камнями [6, 15, 30, 31]. В данном исследовании показатель полного удаления камней в группе РПУ спустя 3 дня после операции составлял 100%.
Мы пришли к выводу, что РПУ следует выбирать для лечения камней верхних отделов мочеточника, когда они сочетаются с умеренным гидронефрозом, когда лоханочно-мочеточниковый сегмент находится под углом, или когда трудно добраться до камня при помощи ПНЛ. Если камень близок к ЛМС и имеет место явный гидронефроз, значительно увеличивается вероятность того, что во время операции камни мигрируют обратнов почечную лоханку, что повлияет на успешность РПУ. В этом исследовании не отмечено образование стриктур мочеточника в отдаленном периоде после РПУ, которые могли возникнуть из-за продольного разреза мочеточника или небольшого теплового повреждения слизистой оболочки мочеточника. Однако камни могут прилегать к стенке мочеточника настолько плотно, что с помощью РПУ трудно идентифицировать мочеточник и удалить камень [27]. Поэтому РПУ следует проводить только урологам, которые освоили тонкие навыки, необходимые для выполнения лапароскопической операции.
Это исследование имеет некоторые ограничения. Все данные получены в одном медицинском центре. Несмотря на то, что исследование было более объемным, чем многие другие, оно все равно остается довольно небольшим. Исследования на базе нескольких центров приведут к увеличению значимости полученных результатов. Через 1 месяц после операции при определении процента эффективности удаления камней не проводилась КТ. Мы не можем сравнить частоту рецидивов или отдаленных осложнений между группами, так как послеоперационное наблюдение проводилось только в течение 6-12 месяцев, а это довольно короткий период.
Выводы
По нашему мнению, МПНЛ и РПУ больше подходят для удаления вклиненных камней верхнего отдела мочеточника диаметром > 15 мм. УЛТ можно рассматривать как альтернативу, если пациент не подходит для общей анестезии или настаивает на проведении трансуретральной уретероскопической операции.
Аббревиатуры
КТУ: Компьютерная томография-урография;
ЭУВЛ: Экстракорпоральная ударно-волновая литотрипсия;
ОС: Обзорный снимок;
МПНЛ: Мини-перкутанная нефролитотомия;
ПНЛ: Перкутанная нефролитотомия;
РПУ: Ретроперитонеальная уретеролитотомия;
СО: Стандартное отклонение;
ЛМС: Лоханочно-мочеточниковый сегмент;
УЛТ: Уретроскопическая литотрипсия;
References
- Brener ZZ, Winchester JF, Salman H, Bergman M. Nephrolithiasis: evaluation and management. South Med J. 2011;104:133–9.
- Turney BW, Reynard JM, Noble JG, Keoghane SR. Trends in urological stone disease. BJU Int. 2012;109:1082–7.
- Scales CD Jr, Curtis LH, Norris RD, Springhart WP, Sur RL, Schulman KA, et al. Changing gender prevalence of stone disease. J Urol. 2007;177:979–82.
- Matlaga BR, Schaeffer AJ, Novak TE, Trock BJ. Epidemiologic insights into pediatric kidney stone disease. Urol Res. 2010;38:453–7.
- Roberts WW, Cadeddu JA, Micali S, Kavoussi LR, Moore RG. Ureteral stricture formation after removal of impacted calculi. J Urol. 1998;159:723–6.
- Yasui T, Okada A, Hamamoto S, Taguchi K, Ando R, Mizuno K, et al. Efficacy of retroperitoneal laparoscopic ureterolithotomy for the treatment of large proximal ureteric stones and its impact on renal function. Springerplus. 2013;2:600.
- Mugiya S, Ito T, Maruyama S, Hadano S, Nagae H. Endoscopic features of impacted ureteral stones. J Urol. 2004;171:89–91.
- Kadyan B, Sabale V, Mane D, Satav V, Mulay A, Thakur N, et al. Large proximal ureteral stones: ideal treatment modality? Urol Ann. 2016;8:189–92.
- Muslumanoglu AY, Karadag MA, Tefekli AH, Altunrende F, Tok A, Berberoglu Y. When is open ureterolithotomy indicated for the treatment of ureteral stones? Int J Urol. 2006;13:1385–8.
- Liu Y, Zhou Z, Xia A, Dai H, Guo L, Zheng J. Clinical observation of different minimally invasive surgeries for the treatment of impacted upper ureteral calculi. Pak J Med Sci. 2013;29:1358–62.
- Bozkurt IH, Yonguc T, Arslan B, Degirmenci T, Gunlusoy B, Aydogdu O, et al. Minimally invasive surgical treatment for large impacted upper ureteral stones: Ureteroscopic lithotripsy or percutaneous nephrolithotomy? Can Urol Assoc J. 2015;9:E122–5.
- Shao Y, Wang DW, Lu GL, Shen ZJ. Retroperitoneal laparoscopic ureterolithotomy in comparison with ureteroscopic lithotripsy in the management of impacted upper ureteral stones larger than 12 mm. World J Urol. 2015;33:1841–5.
- Ferakis N, Stavropoulos M. Mini percutaneous nephrolithotomy in the treatment of renal and upper ureteral stones: lessons learned from a review of the literature. Urol Ann. 2015;7:141–8.
- Torricelli FC, Monga M, Marchini GS, Srougi M, Nahas WC, Mazzucchi E. Semi-rigid ureteroscopic lithotripsy versus laparoscopic ureterolithotomy for large upper ureteral stones: a meta - analysis of randomized controlled trials. Int Braz J Urol. 2016;42:645–54.
- Li S, Liu TZ, Wang XH, Zeng XT, Zeng G, Yang ZH, et al. Randomized controlled trial comparing retroperitoneal laparoscopic pyelolithotomy versus percutaneous nephrolithotomy for the treatment of large renal pelvic calculi: a pilot study. J Endourol. 2014;28:946–50.
- Lee JW, Park J, Lee SB, Son H, Cho SY, Jeong H. Mini-percutaneous Nephrolithotomy vs retrograde Intrarenal surgery for renal stones larger than 10 mm: a prospective randomized controlled trial. Urology. 2015;86:873–7.
- Dindo D, Demartines N, Clavien PA. Classification of surgical complications: a new proposal with evaluation in a cohort of 6336 patients and results of a survey. Ann Surg. 2004;240:205–13.
- White W, Klein F. Five-year clinical experience with the Dornier Delta lithotriptor. Urology. 2006;68:28–32.
- Park H, Park M, Park T. Two-year experience with ureteral stones: extracorporeal shockwave lithotripsy v ureteroscopic manipulation. J Endourol. 1998;12:501–4.
- Liu GH, Wu SD, Gu NQ, He XP. Ureteroscopy pneumatic lithotripsy for 38 cases of ureteral calculi and severe hydronephrosis. J Guangxi Med Uni. 2012;29:632–3.
- Wu CF, Chen CS, Lin WY, Shee JJ, Lin CL, Chen Y, et al. Therapeutic options for proximal ureter stone: extracorporeal shock wave lithotripsy versus semirigid ureterorenoscope with holmium:yttrium-aluminum-garnet laser lithotripsy. Urology. 2005;65:1075–9.
- Lee YH, Tsai JY, Jiaan BP, Wu T, Yu CC. Prospective randomized trial comparing shock wave lithotripsy and ureteroscopic lithotripsy for management of large upper third ureteral stones. Urology. 2006;67:480–4. discussion 4
- Mugiya S, Ozono S, Nagata M, Takayama T, Nagae H. Retrograde endoscopic management of ureteral stones more than 2 cm in size. Urology. 2006;67:1164–8. discussion 8
- Chen CS, Wu CF, Shee JJ, Lin WY. Holmium:YAG Lasertripsy with semirigid ureterorenoscope for upper-ureteral stones >2 cm. J Endourol. 2005;19:780–4.
- Basiri A, Tabibi A, Nouralizadeh A, Arab D, Rezaeetalab GH, Hosseini Sharifi SH, et al. Comparison of safety and efficacy of laparoscopic pyelolithotomy versus percutaneous nephrolithotomy in patients with renal pelvic stones: a randomized clinical trial. Urol J. 2014;11:1932–7.
- Karami H, Arbab AH, Hosseini SJ, Razzaghi MR, Simaei NR. Impacted upper-ureteral calculi >1 cm: blind access and totally tubeless percutaneous antegrade removal or retrograde approach? J Endourol. 2006;20:616–9.
- Juan YS, Li CC, Shen JT, Huang CH, Chuang SM, Wang CJ, et al. Percutaneous nephrostomy for removal of large impacted upper ureteral stones. Kaohsiung J Med Sci. 2007;23:412–6.
- Gaur DD, Agarwal DK, Purohit KC, Darshane AS, Shah BC. Retroperitoneal laparoscopic ureterolithotomy for multiple upper mid ureteral calculi.
- J Urol. 1994;151:1001–2.
- Gaur DD, Trivedi S, Prabhudesai MR, Madhusudhana HR, Gopichand M. Laparoscopic ureterolithotomy: technical considerations and long-term follow-up. BJU Int. 2002;89:339–43.
- Wang Y, Hou J, Wen D, OuYang J, Meng J, Zhuang H. Comparative analysis of upper ureteral stones (> 15 mm) treated with retroperitoneoscopic ureterolithotomy and ureteroscopic pneumatic lithotripsy. Int Urol Nephrol. 2010;42:897–901.
- Saad KS, Youssif ME, Al Islam Nafis Hamdy S, Fahmy A, El Din Hanno AG, El-Nahas AR. Percutaneous Nephrolithotomy vs retrograde Intrarenal surgery for large renal stones in pediatric patients: a randomized controlled trial. J Urol. 2015;194:1716–20.
